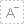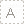血液透析中的血流量是决定治疗效果的关键参数,直接影响毒素清除效率和患者舒适度。血流量是指单位时间内流经透析器的血液量,通常以毫升/分钟(ml/min)为单位表示,例如血流速度250ml/min,代表每分钟引出250ml血至体外进行血液净化。
1、血流量的范围设置多少合适?
常规透析血流量一般为200~300 ml/min,一般为患者体重(Kg)的4倍,血流量>300 ml/min可以提高溶质清除率。血流量从200 ml/min升至300 ml/min可增加溶质清除率15%以上,并可减少抗凝药总量,降低出血并发症。当Kt/V<1.2或尿素下降率<65%,说明透析不充分,应首先考虑是否是由于透析血流量过低导致。血液净化标准操作规程(2021版)对透析血流量提出了指导建议,血流速度可调至200-400ml/min,并且要求每次透析时血流速度最低200-250ml/min。
2、不同血管通路血流量一样吗?
自体动静脉内瘘:成熟内瘘需达到≥250ml/min,但需避免强行高流量导致内瘘的损伤,内瘘狭窄、血栓等问题会造成流量不足。
中心静脉导管:血流量在200-350ml/min,导管位置不当、使用时间长短或纤维鞘形成都会影响流速,不可盲目提高血流速。
人工血管内瘘:管腔相对较大,流量理论上可达500ml/min,实际设定需要结合肾友自身具体情况,需警惕高流量对血管的损伤。
3、特殊人群应该怎样调整血流量?
诱导期透析患者:首次透析血流速度适当减慢(可设定150-200ml/min),以预防透析失衡(毒素清除过快导致脑水肿,表现为头痛、恶心、呕吐,重者出现抽搐、昏迷),机体无法适应透析。
无肝素透析患者:若无明显禁忌,应尽可能调高血流量以避免透析管路凝血。
高龄、低体重患者、严重心律失常、心功能不全:可酌情减慢血流速度,并密切监测患者生命体征变化。
低血压患者:不建议首先采取以牺牲透析充分性为代价降低透析血流量去纠正低血压。可通过频繁评估干体重、增加透析时间及频率、降低超滤率等来降低低血压的发生率。
4、过高或过低血流量对透析效果有哪些影响?
血流量过低:会导致透析不充分,降低毒素清除效率,增加凝血风险,甚至中断治疗。
血流量过高:会导致心输出量增加、血管内皮损伤,可能影响血管通路使用寿命及引发心血管相关的问题。
5、引血及回血时血流量有何要求?
正常引血时血流量80-100ml/min,血压低的患者需要更慢一点。密闭式上机,引血的同时,盐水也进入体内,可以有效减轻患者低血压等情况,不是密闭式上机的,引血的同时,会把预冲的盐水放掉,这样约有200ml左右的血液在透析管路中,如果引血时血流量太快,会导致患者出现血压下降等情况,有些患者难以耐受。正常回血时血流量是50-100ml/min,心功能不全的患者需要更慢一点。
6、血流量和透析液流量有何关系?
透析液流速一般设定为500ml/min,如果采用高通量透析,可提高透析液流速至800ml/min。血液透析时血液与透析液逆向流动,一般情况下,当透析液流速为血液流速2倍时,最有利于溶质清除。
7、血滤、灌流、单纯超滤时血流量有不同吗?
血滤时血流量要高些,建议血流量>250ml/min,可以提高透析效率,血流量大些置换液量也可以多一些;单纯超滤时血流量由50ml/min开始,根据患者病情变化,缓慢提升至150-200ml/min,并根据临床适当调整;血液灌流时血流量要低一些,一般为200ml/min。
血流量的设定需要同时考虑透析充分性和安全性,结合体重、年龄、血管条件、心脏功能及并发症风险等,以个体化原则为核心进行调整,不可“一刀切”,透析肾友也需要了解血流量相关知识,定期进行血管通路的评估,找到适合自己的血流量,改善透析质量,进而提高长期生存率。
本文仅限于公益科普及学术交流,如有不适请及时就医,文中部分图片及资料来源于网络,侵删。