市中医局、市医管中心,各区卫生健康委,各三级医院:
为提高我市医疗机构急诊科管理和服务水平,不断增强群众就医获得感,推动医耗联动综合改革平稳有序开展,我委决定在全市设有急诊科的二级及以上综合医院开展急诊预检分诊分级工作。现将《北京市加强急诊预检分诊分级工作方案》印发给你们,请认真组织实施。
北京市卫生健康委员会
2019年8月22日
(联系人:王同国;联系电话:83970637;电子邮箱:yzygc@wjw.beijing.gov.cn)
北京市加强急诊预检分诊分级工作方案
急诊预检分诊是急诊就诊的首要环节,也是保证医疗质量和患者安全、确保急危重症患者能够得到更加快速救治的重要支撑。原国家卫生部《急诊科建设与管理指南(试行)》(卫医政发〔2009〕50号)、原国家卫生计生委《需要紧急救治的急危重伤病标准及诊疗规范》(国卫办医发〔2013〕32号)、国家卫生行业标准《医院急诊科规范化流程》(WS/T390—2012),均强调急诊预检分诊的重要性,并出台了相关的指导性文件,但在实际执行过程中,各医疗机构急诊科在分诊分级就诊方面还存在标准不一、执行力度不同等情况。为进一步加强此项工作,制定本方案。
一、工作范围
设有急诊科的二级及以上综合医院(含综合中医医院、中西医结合医院,下同)。
二、工作原则
坚持急危重症优先就诊原则。按照患者病情的严重程度,遵循从重到轻、从病情迅速变化到相对稳定的原则,合理安排患者就诊顺序。
坚持准确快速分级分区原则。安排经验丰富的分诊人员,借助信息化的分诊工具,依据科学的标准对患者病情进行快速、准确分级,安排合理的急诊区域分级进行救治。
坚持动态评估及时预警原则。对候诊区域定期巡视,对候诊患者的病情及潜在的危险予以动态评估,及时采取相应的医疗护理措施。
三、工作任务
(一)明确四级预检分诊分级标准。各有关医院要结合学科及患者发病特点,按照“三区四级”的原则,参照《北京市医院急诊预检分诊分级标准(试行)》(见附件1),制定本单位急诊预检分诊分级标准细则,遵照患者病情的轻重缓急,区分“濒危、危重、急症、非急症”1-4级分级管理,挽救急危重症患者生命。其中专科医院或特色专科急诊,如产科、眼科、口腔科、精神科等,可参照《北京市医院急诊预检分诊分级标准(试行)》并结合临床实际制定和使用本专科急诊预检分级标准细则。
(二)制定急诊预检分诊流程。各医院应本着患者就诊的安全、有序及人性化原则,根据患者分级进行接诊管理,科学合理设计工作流程。在急诊科入口的显著位置,设置急诊预检分诊区域,建立和使用急诊预检分诊信息系统,对患者病情进行充分评估,按照“急重优先”原则准确定级,1级患者即刻抢救,2级患者10分钟内进行救治,3级患者先于4级非急症患者优先诊治,4级患者顺序就诊。
(三)建立急诊预检分诊系统。急诊预检分诊信息系统的建立和使用是规范高效开展预检分诊工作的关键。各医院的急诊预检分诊系统应与本院的急诊挂号系统、排队候诊叫号系统、医生工作站联通联动,并参照《北京市急诊预检分诊分级信息系统建设软硬件要求》(见附件2)配置。
(四)合理划分分级就诊区域。各医院急诊科要设立针对不同病情急诊病人的诊疗区域,将患者分配到最适合其诊疗的区域。1级患者进入复苏室或抢救室进行即刻抢救,2级患者进入抢救室进行支持和救治或在10分钟内安排患者在独立区域接受诊治,3级、4级患者在普通诊疗区进行诊治。有条件的医院应尽量安排各级别患者的就诊通道和救治区域互不干扰、分区管理。
(五)组织医务人员开展培训。各医院应组织急诊相关的医务人员进行全员专项培训,通过适当的方式加强考核,确保分诊人员掌握急诊预检分级标准、预检分诊流程、就诊区域划分、信息化预检分诊系统使用等,掌握快速准确地对急诊就诊患者进行病情评估分级的方法,提高病情分级的科学性、合理性。
(六)加强相关信息公示告知。各医院应在急诊挂号、预检分诊区域的显著位置,公示本院急诊预检分诊分级就诊的工作流程、分级标准等信息。加强患者相关信息告知,尤其是对非急症患者,分诊人员应告知患者等待预期及急危重症患者优先就诊规则,减少和避免医患矛盾发生。
(七)加强急诊绿色通道管理。各医院要进一步修订完善急诊绿色通道的相关制度、规定、流程,设置醒目的路标指引和标识,定期开展模拟救治演练,使急危重症患者能够得到及时、优先、有效救治。院前医疗急救医生应按照相关标准对患者进行初步分级,对1、2级患者需及时通知所送医院急诊科做好接诊准备,也可通过车载APP等与医院急诊科信息共享,优先保证符合急诊绿色通道管理要求的急性胸痛、急性脑卒中、重症创伤等危重症患者得到及时、有效救治。
(八)加大宣传普及工作力度。各医院要充分利用网站、微博、公众号、院内宣传栏等多种途径和方式,组织专家加强急诊预检分诊分级就诊工作的宣传力度,提高社会知晓和认可度,提高医患的相互配合和信任,把有限的急诊医疗资源最大限度地用到急危重症患者的抢救上,进一步提高急诊救治效率,为人民生命健康保驾护航。
四、工作要求
(一)提高思想认识。各医院要充分认清急诊预检分诊分级就诊工作对合理分配医疗资源、提高急诊运行效率、保证急救通道畅通、保障患者生命安全的重要作用,提高思想认识,加强组织领导,抓紧推进落实,确保2019年10月31日前落实到位。
(二)加强统筹协调。各医疗机构要成立由主管院领导任组长的协调小组,加强统筹协调,并结合本单位实际,认真制定工作实施方案,细化预检分诊分级标准,完善工作制度流程,调整优化就诊区域,合理配备分诊岗位人员,加强院前医疗急救机构与医院的有序、高效衔接,充分发挥医务、门诊、护理、宣传、信息、医患关系、安保及急诊科等相关部门和科室的作用,形成工作合力,确保工作扎实有效推进。
(三)不断优化改进。各医院要认真梳理可能出现的风险隐患,逐项制定防范措施,确保一旦出现问题能够及时有效应对;要加强急诊患者预检分诊分级就诊的资料管理、数据收集及统计分析,以便发现工作中存在的薄弱环节并及时改进。
(四)开展督导检查。市区卫生健康委、市中医局、市医管中心要加强督导检查,督促医院落实本项工作。要注意总结辖区医院成功经验和典型案例,对开展工作不力的单位及时督促整改。市卫生健康委将采取“四不两直”方式开展抽查。
请各区卫生健康委将本方案转发至辖区二级及以上医院,并做好辖区内二级及以上医院工作方案、急诊预检分级标准细则的汇总上报和督导检查工作。各区卫生健康委要指定专人负责,并于2019年8月29日前将汇总的辖区内二级以上医院工作方案、急诊预检分级标准细则报送至我委指定邮箱。
附件:1.北京市医院急诊预检分诊分级标准(试行)
2.北京市急诊预检分诊分级信息系统建设软硬件要求(试行)
附件1
北京市医院急诊预检分诊分级标准(试行)——成人患者
级别 | 病情严重程度 | 病情 级别描述 | 指标维度 | 响应程序 时间及地点 | 标识颜色 | |
客观评估指标 | 人工评定指标 | |||||
1级 | 濒危 | 正在或即将发生的生命威胁或病情恶化,需要立即进行积极干预 | 心率>180 次/min 或<40 次/min 收缩压<70mmHg/急性血压降低,较平素血压低30~60 mmHg SpO2<80%且呼吸急促(经吸氧不能改善,既往无COPD病史) 腋温>41℃ 血糖<3.33mmol/L 血钾>7.0mmol/L | 心博/呼吸停止或节律不稳定 气道不能维持 休克 明确心肌梗死 急性意识障碍/无反应或仅有疼痛刺激反应(GCS<9) 癫痫持续状态 复合伤(需要快速团队应对) 急性药物过量 严重的精神行为异常,正在进行的自伤或他伤行为,需立即药物控制者 其他危及生命、需要紧急抢救的情况 | 立即进行评估和救治,安排患者进入复苏室或抢救室 | 红色 |
2级 | 危重 | 病情危重或迅速恶化,如短时间内不能进行治疗则危及生命或造成严重的器官功能衰竭; 或者短时间内进行治疗可对预后产生重大影响,比如溶栓、解毒等 | 心率:150~180次/min或40~50次/min 收缩压:>200mmHg,或70~80mmHg SpO2:80%~89%且呼吸急促(经吸氧不能改善) 发热伴粒细胞减少 ECG提示急性心肌梗死 | 气道风险:严重呼吸困难/气道不能保护 循环障碍,皮肤湿冷花斑,灌注差/怀疑脓毒症 昏睡(强烈刺激下有防御反应) 急性脑卒中 类似心脏因素的胸痛 不明原因的严重疼痛伴大汗(脐以上) 胸腹疼痛,已有证据表明或高度怀疑以下疾病:急性心梗、急性肺栓塞、主动脉夹层、主动脉瘤、急性心肌炎/心包炎、心包积液、异位妊娠、消化道穿孔、睾丸扭转 所有原因所致严重疼痛(7~10分) 活动性或严重失血 严重的局部创伤-大的骨折、截肢 过量接触或摄入药物、毒物、化学物质、放射物质等 严重的精神行为异常(暴力或攻击),直接威胁自身或他人,需要被约束 其他存在高风险、可能进展至危及生命或致残的情况 | 立即监护生命体征,10分钟内得到救治,安排患者进入抢救室 | 红色 |
3级 | 急症 | 存在潜在的生命威胁,如短时间内不进行干预,病情可进展至威胁生命或产生十分不利的结局; 或者存在潜在的严重性,如患者一定时间内没有给予治疗,患者情况可能会恶化或出现不利的结局;以及症状将会加重或持续时间延长 | 心率:100~150 次/min或50~55次/min 收缩压180~200mmHg或80~90mmHg SpO2:90%~94%且呼吸急促(经吸氧不能改善) | 急性哮喘,但血压、脉搏稳定 嗜睡(可唤醒,无刺激情况下转入睡眠) 间断癫痫发作 中等程度的非心源性胸痛 中等程度或年龄>65岁无高危因素的腹痛 任何原因出现的中重度疼痛,需要止疼(4~6分) 任何原因导致的中度失血 头外伤 中等程度外伤,肢体感觉运动异常 持续呕吐/脱水 精神行为异常:有自残风险/急性精神错乱或思维混乱/焦虑/抑郁/潜在的攻击性 吸入异物,无呼吸困难 吞咽困难,无呼吸困难 中等程度疼痛,有一些危险特征 无肋骨疼痛或呼吸困难的胸部损伤 非特异性轻度腹痛 轻微出血 轻微头部损伤,无意识丧失 小的肢体创伤,生命体征正常,轻中度疼痛 关节热胀,轻度肿痛 | 先于4级患者优先诊治,安排患者在普通诊疗区候诊; 若候诊时间大于30 分钟,需再次评估 | 黄色 |
4级 | 非急症 | 慢性或非常轻微的症状,即便等待一段时间再进行治疗也不会对结局产生大的影响 | 生命体征平稳 | 病情稳定,症状轻微 低危病史且目前无症状或症状轻微 无危险特征的微疼痛 微小伤口-不需要缝合的小的擦伤、裂伤 熟悉的有慢性症状患者 轻微的精神行为异常 稳定恢复期或无症状患者复诊/仅开药 仅开具医疗证明 | 顺序就诊,除非病情变化, 否则候诊时间较长; 若候诊时间大于4小时,可再次评估 | 绿色 |
注:患者级别以其中任一最高级别指标确定;1mmHg=0.133kPa
北京市医院急诊预检分诊分级标准(试行)——儿童患者
级别 | 病情严重程度 | 病情 级别描述 | 指标维度 | 响应程序 时间及地点 | 标识颜色 | |
客观评估指标 | 人工评定指标 | |||||
1级 | 濒危 | 正在或即将发生的生命威胁或病情恶化,需要立即进行积极干预 | 心率参考附表 低血压(收缩压低于同年龄组正常值的第5百分位数):0~28日足月新生儿<60mmHg;1~12月婴儿<70mmHg;1~10岁儿童<70+(2×年龄)mmHg;10岁以上儿童<90mmHg 呼吸频率参考附表 SpO2<85%且呼吸急促(青紫型先天性心脏病除外) 低体温<35℃ | 心博/呼吸停止或节律不稳定 严重呼吸窘迫 气道阻塞/窒息需要紧急气管插管或气管切开 昏迷/昏睡 严重心律失常 休克 严重复合伤、大面积烧伤(需要快速团队应对) 惊厥持续状态 急性中毒危及生命 其他危及生命、需要紧急抢救的情况 | 立即进行评估和救治,安排患者进入复苏室或抢救室 | 红色 |
2级 | 危重 | 病情危重或迅速恶化,如短时间内不能进行治疗则危及生命或造成严重的器官功能衰竭; 或者短时间内进行治疗可对预后产生重大影响 | 心率参考附表 呼吸频率参考附表 SpO2:85%~89% 3个月以上婴儿/儿童体温>40℃ 3个月以内婴儿体温>39℃ | 气道风险:严重呼吸困难/气道不能保护 急性哮喘重度发作 急性溶血性贫血(重度) 急性出血性皮疹(暴发性紫癜) 重度脱水 抽搐发作 急性意识障碍(GCS<9分) 高血压危象 暴发性心肌炎 胸痛/胸闷(疑张力性气胸、肺栓塞) 生命体征异常的腹痛,已有证据表明或高度怀疑以下疾病:消化道穿孔、睾丸扭转等 严重的活动性失血 严重的局部创伤 低血糖发作 糖尿病酮症酸中毒 吸入或经消化道摄入过量药物、毒物、化学物质等 其他存在高风险、可能迅速进展至危及生命或致残的情况 | 立即监护生命体征,10分钟内得到救治,安排患者进入抢救室 | 红色 |
3级 | 急症 | 存在潜在的生命威胁,如短时间内不进行干预,病情可进展至威胁生命或产生十分不利的结局; 或者存在潜在的严重性,如患者一定时间内没有给予治疗,患者情况可能会恶化或出现不利的结局;以及症状将会加重或持续时间延长 | 心率参考附表 收缩压>140mmHg/舒张压>90mmHg 呼吸频率参考附表 SpO2:90%~94% | 急性哮喘发作 中度脱水 间断抽搐发作 意识状态改变(GCS≥9分/非急性) 中枢神经系统感染 急性脊髓损伤 肢体感觉、运动异常 出血性疾病或凝血功能异常 任何原因导致的中度失血 中等程度外伤 严重电解质紊乱 不危及生命的急性中毒 生命体征平稳的新生儿 | 先于4级患者优先诊治,安排患者在普通诊疗区候诊; 若候诊时间大于30 分钟,需再次评估 | 黄色 |
4级 | 非急症 | 慢性或非常轻微的症状,即便等待一段时间再进行治疗也不会对结局产生大的影响 | 生命体征平稳 | 病情稳定,症状轻微 低危病史且目前无症状或症状轻微 发热、咳嗽、咽痛等轻微症状 不伴脱水/轻度脱水的腹泻、呕吐 非特异性的轻度腹痛 微小伤口-不需要缝合的小的擦伤、裂伤 | 顺序就诊,除非病情变化, 否则候诊时间较长; 若候诊时间大于4小时,可再次评估 | 绿色 |
注:患者级别以其中任一最高级别指标确定;1mmHg=0.133kPa
儿童生命体征评估参数——心率分级(次/分钟)
年龄分组 | 1级 | 2级 | 3级 | 4级 | 3级 | 2级 | 1级 |
0~3月 | <40 | 40~70 | 70~90 | 90~180 | 180~205 | 205~230 | >230 |
~6月 | <40 | 40~65 | 65~80 | 80~160 | 160~180 | 180~210 | >210 |
~12月 | <40 | 40~63 | 63~80 | 80~140 | 140~160 | 160~180 | >180 |
~3岁 | <40 | 40~60 | 60~75 | 75~130 | 130~145 | 145~165 | >165 |
~6岁 | <40 | 40~55 | 55~70 | 70~110 | 110~125 | 125~140 | >140 |
~10岁 | <30 | 30~45 | 45~60 | 60~90 | 90~110 | 110~130 | >130 |
儿童生命体征评估参数——呼吸频率分级(次/分钟)
年龄分组 | 1级 | 2级 | 3级 | 4级 | 3级 | 2级 | 1级 |
0~3月 | <10 | 10~20 | 20~30 | 30~60 | 60~70 | 70~80 | >80 |
~6月 | <10 | 10~20 | 20~30 | 30~60 | 60~70 | 70~80 | >80 |
~12月 | <10 | 10~17 | 17~25 | 25~45 | 45~55 | 55~60 | >60 |
~3岁 | <10 | 10~15 | 15~20 | 20~35 | 35~40 | 40~45 | >45 |
~6岁 | <8 | 8~12 | 12~16 | 16~25 | 25~30 | 30~35 | >35 |
~10岁 | <8 | 8~10 | 10~14 | 14~20 | 20~25 | 25~30 | >30 |
附件2
北京市急诊预检分诊分级信息系统建设软硬件要求(试行)
一、急诊预检分诊分级信息系统软件要求
急诊预检分诊信息系统录入内容,应至少包括如下表1中的信息,建议由急诊分诊护士参照推荐录入方式负责本项工作。其中分诊护士应为至少在急诊工作2年以上的注册护士,有较丰富的临床经验和良好的沟通能力,具有较强的分析、判断和应急能力,同时在心理学、人文学和社会学等方面应具备一定的知识,熟练掌握急诊分诊技巧。
表1.基本信息和内容及推荐录入方式
录入内容 | 推荐录入方式 |
l 一般资料:包括患者编号、姓名、性别、年龄、身份证号、联系方式等 l 意识状态(可选清醒、嗜睡、昏睡、昏迷四级) | 通过就诊卡自动导入 下拉菜单选择或勾选 |
l 病人来源(可选急救车首诊、急救车转诊(注明来源)、非急救车首诊、门诊转诊(需注明科室及转诊医生)、住院转诊(需注明科室及医生)、外院转诊(注明来源)、社区转诊) | 下拉菜单或勾选 |
l 生命体征(包括血压、心率、指氧饱和度、体温) | 有条件可连接测量仪直接获取 |
l 来诊主诉,提供常用主诉选项,如:发热、头晕、头痛、胸痛、心悸等 | 勾选和手工录入 |
l 既往病史(可选糖尿病、COPD、冠心病、高血压、哮喘) | 勾选 |
l 成批就诊(可选是或否) | 下拉菜单或勾选,如果选择是需要填写总人数 |
l 复合伤(可选是或否) | 下拉菜单或勾选 |
对于急诊优先级规则客观评估指标参考见表2,计算机需要在录入信息基础上自动生成优先级,并以不同颜色表示(I级和II级为红色、III级为黄色、IV级为绿色)。根据颜色不同选择不同的区域进行诊疗,保障患者在合适的时间内接受适当的治疗。
表2.急诊预检分诊分级信息系统分级客观评估指标参考
分类规则 | I类(危急) | 心跳呼吸骤停 |
有或紧急需要气管插管 | ||
HR>180次/分或<40次/分 | ||
收缩压SBP>220mmHg或<60mmHg | ||
SpO2 <85%(经吸氧不能改善),如果有COPD病史标准下调5% | ||
体温(T)>41℃ | ||
意识状态:昏迷(新近出现的意识障碍),伴或不伴有惊厥/全身抽搐 | ||
复合伤 | ||
急救车转来明确急性心梗 | ||
|
| |
II类(危重) | 内脏性胸痛,气促,含服硝酸甘油不缓解 | |
HR 140-160次/分或40-50次/分 | ||
收缩压SBP 200-220mmHg或60-80mmHg | ||
SpO2 85-90%(经吸氧不能改善),如果有COPD病史标准下调5% | ||
休克指数>1.2 (休克指数= 心率/收缩压) | ||
意识状态:昏睡(强烈刺激下有防御反应) | ||
活动性出血 | ||
|
| |
III类(紧急) | HR 120-140次/分或50-55次/分 | |
收缩压SBP 180-200mmHg或80-90mmHg | ||
休克指数0.8-1.2 (休克指数= 心率/收缩压) | ||
SpO2 90-95%(经吸氧不能改善),如果有COPD病史标准下调5% | ||
意识状态:嗜睡(可唤醒,无刺激情况下转入睡眠) | ||
|
| |
IV类(不紧急) | HR 55-120次/分 | |
收缩压SBP 90-180mmHg | ||
休克指数<0.8 (休克指数= 心率/收缩压) | ||
SpO2 >95%,如果有COPD病史标准下调5% | ||
意识状态:清醒 |
二、急诊预检分诊分级信息系统硬件要求
应备有体温计、便携式多功能监护仪,对患者的心率、呼吸、血压和血氧饱和度测量,有条件的医院,可考虑生命体征自动导入模块(分诊仪与监护仪端口连接,自动同步监护生命体征)。
(1)通讯接口:有条件的医院,分诊系统应与急诊HIS系统有效联动,保障信息共享。
(2)软件的设计:通过软件的设计,达到合理和便捷的急诊分诊辅助系统,如下图所示为分诊辅助系统参考界面,护士在这个界面下完成信息的录入,计算机会自动进行分级并在就诊列表中以相应级别颜色来突出显示,对于存在疑问的病人可以人为修改,修改原因等信息需要在系统中记录。
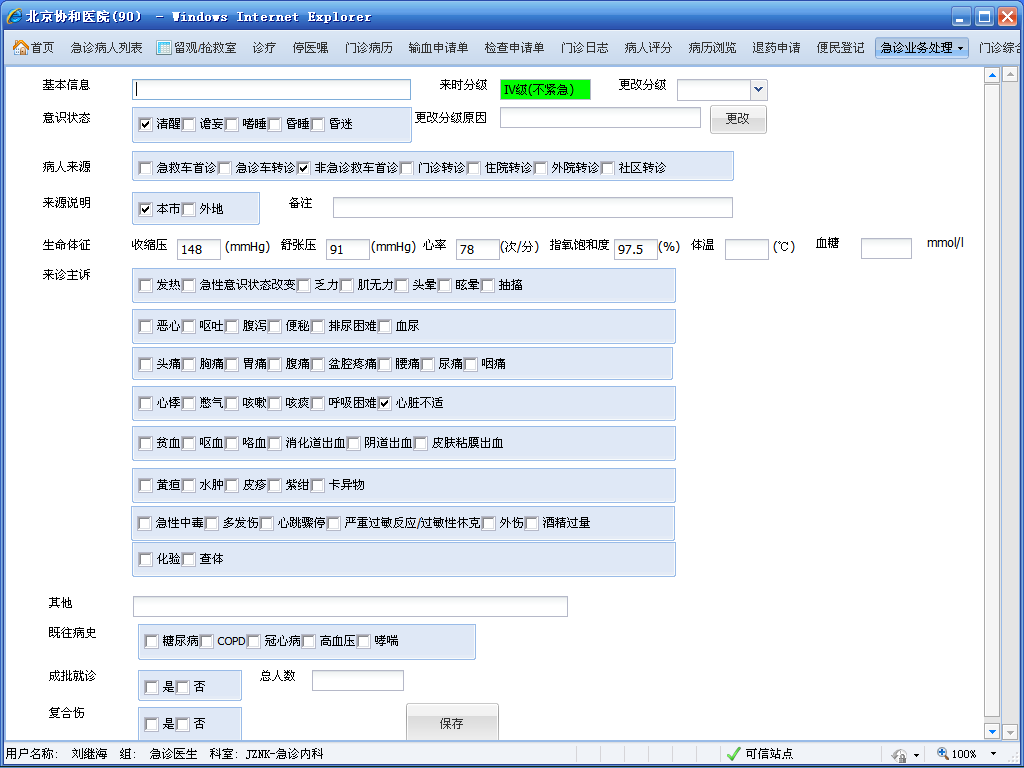
图 急诊预检分诊分级系统辅助界面
三、加强系统衔接做好急诊预检分诊分级工作
通过就诊单和(或)排队候诊叫号系统,区分不同等级、颜色,明确患者就诊级别与诊疗顺序,并对候诊患者定期巡视动态评估,保证患者及时就诊。