近日,清华大学附属垂杨柳医院药学咨询窗口迎来一位年轻的女士。她自述近期前往外地游玩时,相继出现嗓子、腹泻等不适症状,随后自行服用随身携带的左氧氟沙星片2天,随后出现双臂红肿刺痛、瘙痒不适,用药第二天出现少量皮疹。女士十分疑惑,表示自己既往服用过该药物且药品在有效期内,不解为何此次用药会突然出现皮肤过敏反应,之后还能不能服用该类药物?特前来药房窗口咨询药师,寻求专业解答。
这位女士的经历或许您也遇到过。那么这是“抗菌药”的问题吗?今天,垂医药师就来讲一讲“抗菌药”的用药误区。
在日常就医、居家备药中,“抗菌药物”是大家经常接触却又容易被误解的药品。感冒发烧吃两片;腹泻、嗓子疼来一粒;伤口发炎随便用……这些错误的用药习惯,正悄悄让抗菌药物失去效果,甚至给我们的身体带来不同程度的伤害。作为患者,正确认识、科学使用抗菌药物,既是守护自身健康,也是遏制细菌耐药的关键。
一、先搞懂:抗菌药物到底是什么?
首先要明确一个核心概念抗菌药物≠消炎药≠感冒药,这是绝大多数患者最容易混淆的误区。抗菌药物是专门针对细菌起效的药物,它的作用是抑制或杀灭致病细菌,比如我们常说的青霉素、头孢、阿奇霉素、左氧氟沙星等,都属于抗菌药物。消炎药是缓解红肿、疼痛等炎症症状的药物,和抗菌药物作用机制完全不同。
而我们平时说的“发炎”,可能是细菌、病毒、真菌、过敏等多种原因引起的。普通感冒、流感大多是病毒感染导致的,而抗菌药物对病毒是毫无作用的,盲目服用完全无效。
只有明确是细菌感染时,使用抗菌药物才有效。盲目服用完全无效,还会产生耐药细菌,使细菌变得更强大。
二、这些常见误区,你中招了吗?
1.患者误区:感冒发烧就自行服用抗菌药。根据相关文献显示,90%以上的上呼吸道感染(感冒、咽炎、扁桃体炎初期)都是病毒引起,无需用抗菌药。只有出现咳黄痰、流脓涕、高烧不退、血常规提示细菌感染时,才需要在医生指导下使用。
2.患者误区:症状好转就停药,剩药留着下次用。这个习惯相当危险!抗菌药杀灭细菌需要足够疗程,症状好转不代表细菌被彻底清除,擅自停药会让残留细菌产生耐药性,变成“超级细菌”;剩余药物不对症、过期使用,还会加重身体负担。
3.患者误区:多种抗菌药一起用,好得更快。联合用药必须由医生判断,自行混用多种抗菌药,会增加药物不良反应风险,还会破坏体内正常菌群,引发腹泻、真菌感染等问题。
4.医生误区:贵的、新的抗菌药效果更好。抗菌药没有“贵贱、新旧”之分,只有“对症”与否。每种抗菌药只对特定细菌有效,用对便宜的老药,比盲目用高价新药更安全、更有效。
三、滥用抗菌药,危害远比您想的要大!
很多患者觉得“偶尔用没事”,却不知滥用抗菌药的危害是日积月累的。
1.产生细菌耐药。细菌耐药性,目前是全球最严峻的健康危机,滥用会让细菌变得越来越“强悍”,最终导致无药可医,未来普通细菌感染可能会变成致命疾病。
2.破坏身体正常菌群。我们体内有很多有益细菌,滥用抗菌药会误杀有益菌,导致肠道菌群失调,出现长期腹泻、免疫力下降、反复感染等问题。
3.加重肝肾负担:抗菌药需要通过肝肾代谢,盲目服用会损伤肝肾功能,尤其老人、儿童、慢性病患者,风险更高。
4.引发药物不良反应:增加过敏、胃肠道不适、造血功能异常等不良反应的发生概率。
四、药师支招,带大家远离耐药菌:
1.不自行购买抗菌药物、严格按剂量、疗程服用。抗菌药物必须由医生根据病情、血常规、细菌培养等检查结果判断,切勿自行买药。不要擅自加量、减量、停药。比如医生让吃7天,哪怕吃3天就不难受了,也要坚持吃完整个疗程,彻底杀灭细菌,杜绝耐药性产生。
2.不盲目要求医生开抗菌药。
3.外用抗菌药也不随意用。外用抗菌药膏也要对症,长期滥用外用抗菌药,同样会导致局部细菌耐药。
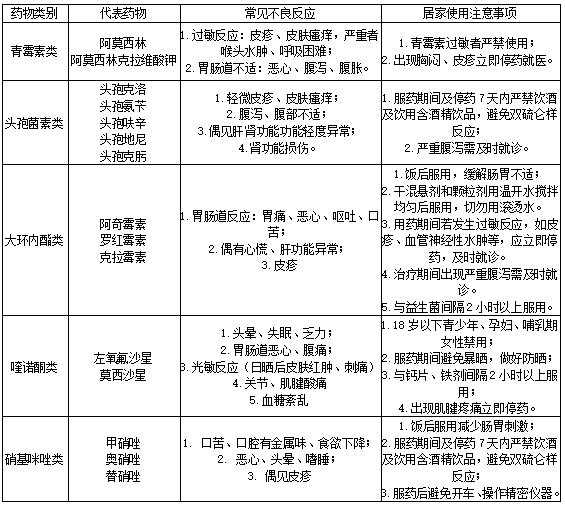
五、注意用药安全,观察不良反应:
细菌耐药无国界,遏制细菌耐药,没有旁观者,人人都是责任人。垂医药师告诉您:要从我做起,拒绝滥用抗菌药物,把“医生帮我开点消炎药”转变成“医生,我必须吃抗菌药物吗?”。树立科学用药理念,从日常做起,携手延缓耐药性蔓延,共筑全民健康防线,为自己、为家人、为全人类守住抗菌药物的救命防线。
【本文仅限于公益科普及学术交流,如有不适请及时就医。文中部分资料来源网络及文献,侵删】