在骨科门诊里,每天都能遇到这样的患者:有的捂着大脚趾根抱怨 “穿鞋磨得钻心疼”,有的说 “膝痛了好几年,查遍关节都没找到原因”,最后一查,根源竟藏在脚下 —— 那个不起眼的 “大脚骨”,也就是医学上的拇外翻(Hallux Valgus)。
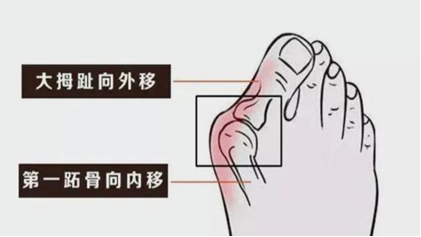
它绝不是单纯的“美观问题”:当大拇趾在第一跖趾关节处向外侧偏斜超过15度,同时第一跖骨向内侧偏移时,足部的“力学平衡”就被打破了。这个小小的畸形,会像多米诺骨牌一样,从脚掌连累到膝盖、骨盆甚至脊柱。今天,我就以骨科医生的身份,带大家彻底读懂拇外翻的来龙去脉与科学应对方法。
一、先搞懂:拇外翻的“发展三部曲”与全身影响
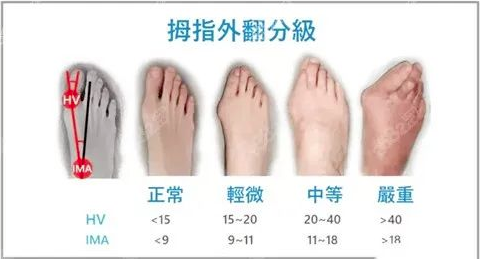
拇外翻的进展是“悄无声息”的,很多人直到疼痛难忍才就诊,此时往往已到中晚期。我们按畸形程度和症状,将其分为三个阶段:轻型、中度、重度。
二、影响整体力线,级联全身疼痛
这里必须提醒大家:拇外翻的危害远不止“脚疼”。我们在临床中遇到过不少长期腰痛、膝痛的患者,做了CT都没发现明显问题,最后通过足部力学评估才发现 ——足部这个“地基”歪了,膝盖、骨盆、脊柱这些 “上层建筑” 会被迫代偿偏移,就像搭积木时最底层的积木歪了,上面的自然跟着倒。这种“连锁反应”,正是很多不明原因慢性疼痛的隐形根源。
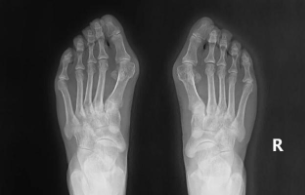
三、警惕!这4类人是拇外翻 “高危群体”
门诊中常有人问:“我不穿高跟鞋,怎么也会得拇外翻?” 其实,穿鞋不当只是诱因之一,真正的高危因素往往藏在以下4点中:
1.有家族史的人:遗传是 “最大推手”
约60%-70%的患者都有明确家族史,而且是常染色体显性遗传—— 简单说就是“父母一方有,子女患病概率比普通人高3-5倍”。这类患者的问题出在“先天基础”:要么是第一跖骨天生偏长、内翻,要么是韧带比普通人松弛,足部关节稳定性差。
我们曾接诊过一名16岁的女孩,还没怎么穿高跟鞋就出现了中度拇外翻,一问才知道她妈妈、外婆都有同样问题。所以提醒有家族史的朋友:从青少年时期就要关注足部形态,别等出现疼痛再干预。
2.女性:雌激素减退+穿鞋习惯的 “双重打击”
女性患病率是男性的10-15倍,这背后有两个关键原因:
(1)生理差异:女性绝经期体内的雌激素减少会让足底韧带、肌肉更松弛。
(2)穿鞋习惯:尖头高跟鞋堪称拇外翻的 “加速器”—— 尖头设计把前足挤成 “三角形”,直接压迫拇趾向外偏;高跟鞋抬高脚跟后,身体重心前移,前足压力会增加30%以上,跟腱挛缩还会进一步打乱足部力学。
很多女性觉得 “偶尔穿没事”,但临床数据显示:每天穿高跟鞋超过4小时,5年内患拇外翻的风险会增加2.14倍。建议女性朋友把鞋柜里的 “恨天高” 换成2-3cm的粗跟鞋,尖头鞋尽量少穿。
3.特定职业与肥胖人群:长期 “过度施压”
职业因素:芭蕾舞者、短跑运动员、长期站立的服务人员,前足需要反复承受全身重量或巨大冲击力,容易导致足部肌肉、韧带慢性损伤,加速畸形发展。比如芭蕾舞者常做足尖站立,第一跖趾关节长期受压,拇外翻发病率比普通人群高4倍;
肥胖人群:体重每增加1kg,前足负担就会加重5%-8%。而且肥胖会让足底脂肪垫变薄,减震能力下降,形成 “越胖越疼、越疼越不敢动、越不动越胖” 的恶性循环。
4.足部结构异常的人群:受力不均“连累”拇趾
扁平足/高弓足:扁平足是足弓塌陷,而高弓足是指足弓过拱,这两者都会导致足底受力不均,第一跖趾关节被迫 “承担额外压力”;
四、搞清楚:拇外翻是怎么“一步步形成”的?
简单说,拇外翻是“先天基础+后天诱因”共同作用的结果,其核心是足部力学失衡:
先天“短板”:比如第一跖骨内翻,就像 “地基没打正”,拇趾的受力方向从一开始就偏了;
肌肉“拔河”失衡:足部的拇展肌(拉拇趾向内)和拇收肌(拉拇趾向外)原本平衡,一旦拇展肌变弱、拇收肌变强,拇趾就会被 “拉” 向外侧;
后天“推波助澜”:尖头高跟鞋的挤压、长期站立的压力,会让外侧韧带挛缩、内侧关节囊被拉伸,畸形逐渐固定 —— 就像 “把手指掰弯后长期不松开,最后就难伸直了”。
一旦畸形形成,即使不穿高跟鞋,失衡的力学也会让畸形持续加重,所以早期干预至关重要。
五、骨科医生手把手教您:轻中度拇外翻怎么 “保守治疗”
对于轻度、中度拇外翻(外翻角度< 40°,无严重疼痛),通过科学的保守治疗能有效缓解症状、延缓进展。重点做好以下这三点:
1.家庭锻炼法:强化足部肌肉,重建平衡
这些家庭锻炼的核心是“练强薄弱的拇展肌,放松紧张的拇收肌”,每天花10分钟就能做:
(1)抓毛巾训练:坐在椅子上,脚下铺一条毛巾,用脚趾反复 “抓” 毛巾(从远端抓到脚边),每组 15次,每天3组 —— 强化足底屈肌,相当于给足部 “加个稳定器”。
(2)高尔夫球放松:把高尔夫球放在脚下,缓慢滚动5-10分钟,重点滚大脚趾根和足底内侧 —— 缓解拇收肌紧张,改善局部血液循环;
(3)弹力带外展训练:把环形弹力带套在双脚大脚趾上,双脚并拢,缓慢将大脚趾向外侧分开(对抗弹力带阻力),保持10秒后放松,每组10次 —— 直接练拇展肌,对抗外翻趋势;
(4)足弓提升训练:站立时,刻意收缩足底肌肉,让足弓 “往上提”,保持 5秒后放松,每组20次 —— 改善足弓稳定性,减少拇趾受力。
2.选鞋“三原则”:不给拇趾“添负担”
(1)宽头优先:鞋头要宽松,脚趾能在鞋里自由活动(至少留1cm空隙),避免选 “尖头、窄头” 鞋;
(2)跟高适中:鞋跟2-3cm最佳,最高不超过5cm,粗跟比细跟更稳;
(3)足弓支撑:如果有扁平足或高弓足,建议穿带足弓支撑的运动鞋,或定制矫形鞋垫 —
3.日常护理:缓解不适,预防加重
出现轻微红肿疼痛时,可先用温水泡脚15分钟,再涂扶他林软膏(双氯芬酸二乙胺乳胶剂)缓解炎症;避免赤脚在硬质地面走路,减少足底磨损;每月观察一次足部形态,如果发现凸起变大、疼痛加重,及时到骨科或足踝外科就诊。
六、什么时候需要手术?骨科医生说清“手术指征”
很多患者对手术有顾虑,问“是不是必须做手术?”其实,手术不是“越早越好”,也不是“所有情况都需要”,符合以下4点才建议手术:
1.保守治疗无效
坚持3 - 6个月矫形、锻炼、换鞋后,疼痛还是影响走路、睡觉,甚至无法正常工作;
2.畸形严重
X光显示拇趾外翻角> 40°,或跖骨间角 > 18°,关节已经半脱位;
3.出现并发症:
比如反复发炎的拇囊炎(每年发作3次以上)、第二趾锤状趾、足底长老茧(胼胝)且疼痛;
4.生活质量受影响
日常行走不超过30分钟就疼,无法进行散步、买菜等基本活动。
七、关于手术,您需要知道这些:
1.手术方式
根据畸形程度选 —— 轻中度用 “软组织调整术”(收紧内侧韧带、放松外侧肌肉);中重度用 “截骨矫形术”(精准截断跖骨 /趾骨,调整位置后固定);严重关节炎用 “关节融合术”(固定关节,缓解疼痛);
2.恢复时间
恢复时间取决于患者自身情况,往往术后2周左右拆线,6周左右可穿前足减压鞋(不能负重),3个月左右基本恢复正常行走,6个月内要避免穿高跟鞋;
3.效果与复发
拇外翻手术的成功率在85%以上,多数患者术后疼痛明显缓解,穿鞋不再受限;复发率约5%-10%,只要术后坚持穿合适的鞋、做足部锻炼,就能有效预防。
特别提醒:青少年拇外翻要等“骨骺闭合”后再手术(女孩15-16岁,男孩17-18岁),过早手术可能影响足部发育。
双脚承载着我们一生的重量,是全身平衡的“基石”,当您发现大脚趾开始“跑偏”、脚根出现凸起时,别不当回事 —— 这是身体在提醒您 “足部力学失衡了”。及时干预,才能避免它成为腰痛、颈痛的“隐形推手”。如果您还有疑问,欢迎到中国中医科学院眼科医院骨科就诊,让专业医生为你制定个性化方案。毕竟,能轻松走路的幸福,值得我们用心守护。