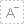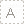近日,北京市垂杨柳医院神经外科接诊了一位急诊患者,65岁,来院前2小时突然出现剧烈头痛,颈痛,伴恶心。来院后查体显示:患者神志清楚,双侧瞳孔直径3mm,对光反射灵敏,颈项强直两横指,四肢活动无障碍。头颅CT检查提示蛛网膜下腔出血,主要位于脚间池,桥前池。急诊行CTA检查未发现明显动脉瘤及血管畸形。住院后进一步行全脑血管造影检查,仍然未见明显异常。结合出血位置、形态及脑血管造影阴性,诊断中脑周围非动脉瘤性蛛网膜下腔出血,经脱水降颅压、止痛、预防脑血管痉挛等治疗,患者头痛等症状逐渐消失,头颅核磁显示珠网膜下腔出血已吸收,无神经系统后遗症,准予出院休养。
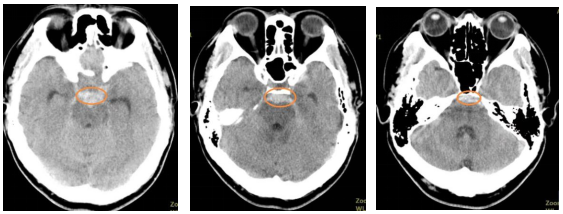
头颅CT检查提示蛛网膜下腔出血,主要位于脚间池,桥前池
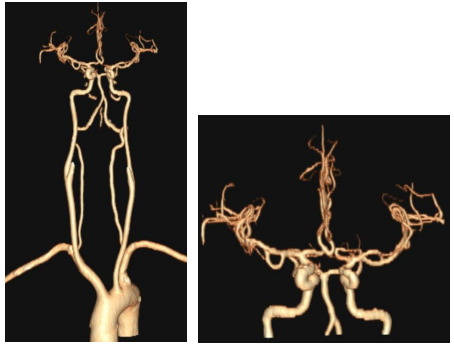
头颈动脉CTA检查未见明显异常

左颈动脉正侧位造影显示左侧大脑前动脉A1段发育纤细
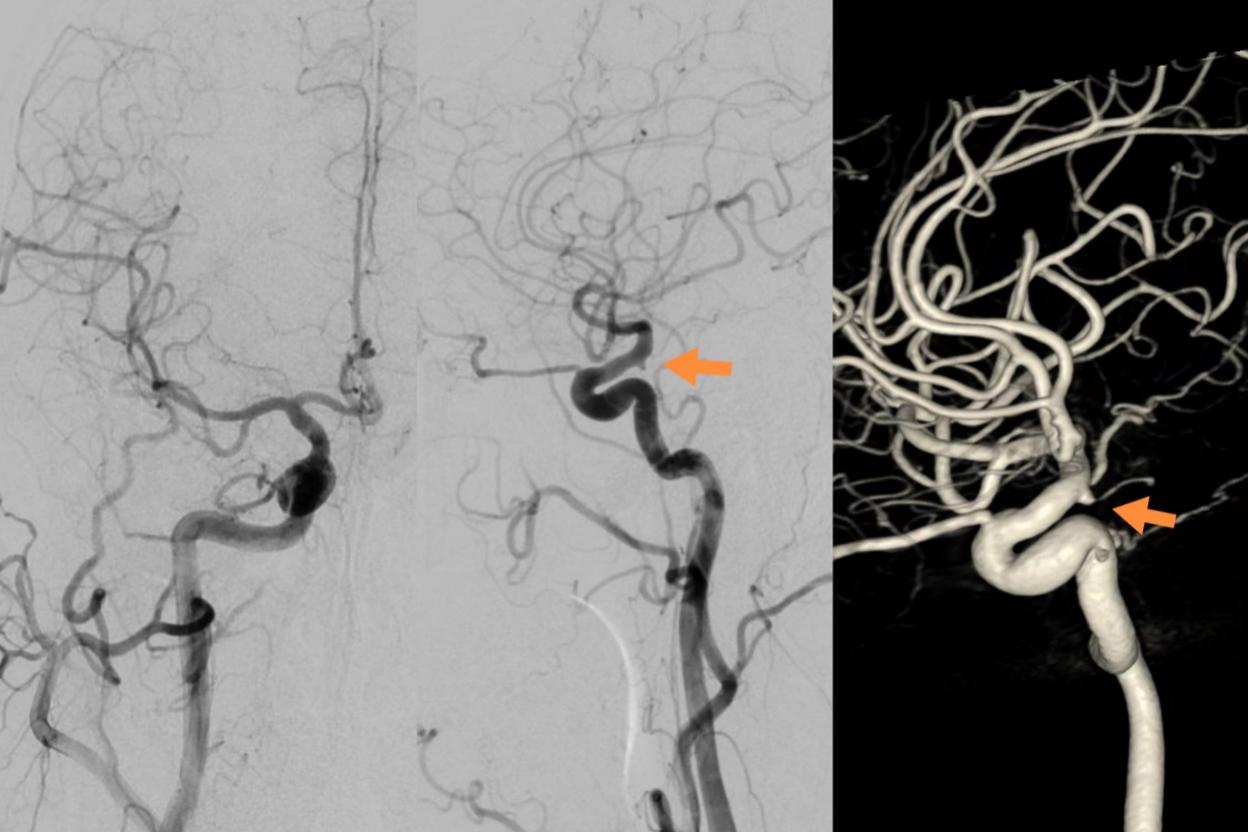
右侧颈动脉正侧位造影显示交通段小凸起,三维DSA证实为后交通动脉起始部圆锥,排除出血责任病灶;右侧A1优势,前交通动脉开放
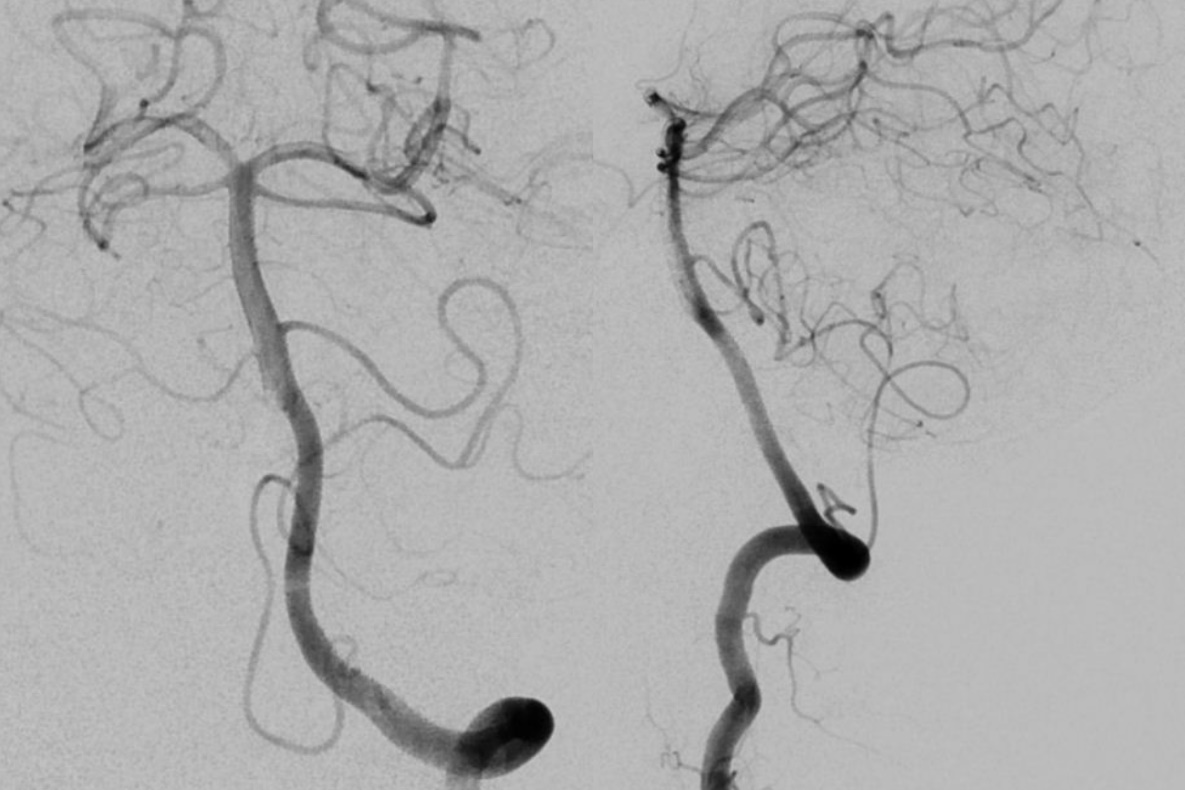
左侧椎动脉正侧位造影未见明显异常
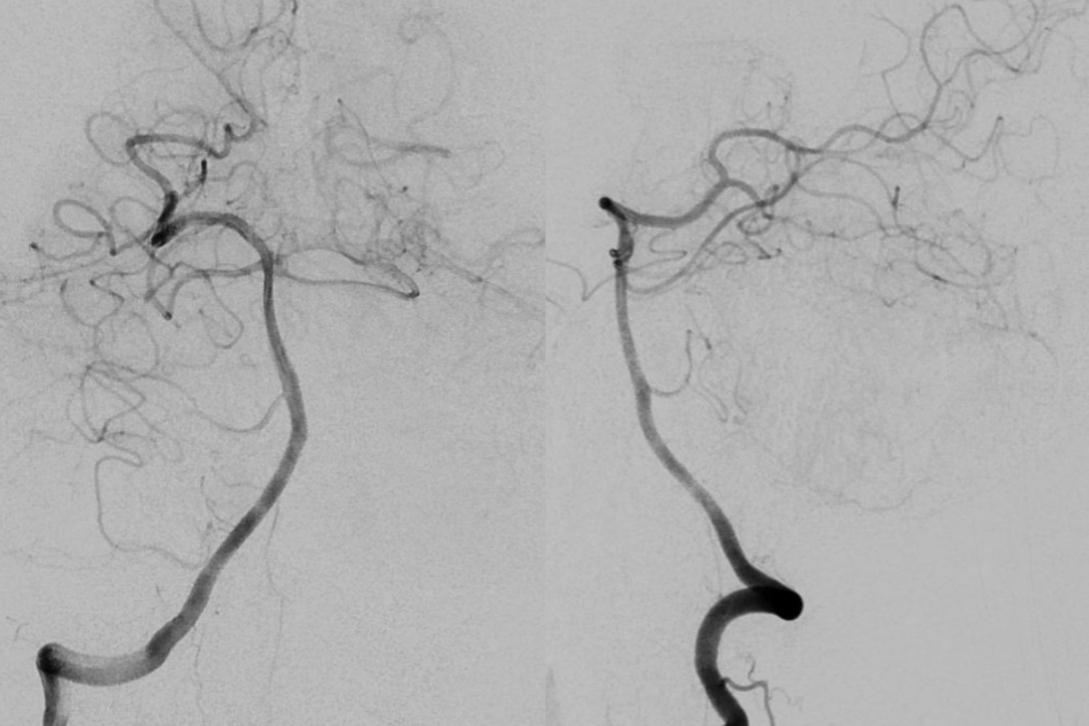
右侧椎动脉正侧位造影未见明显异常
疾病科普:中脑周围非动脉瘤性蛛网膜下腔出血
概述
自发性蛛网膜下腔出血(subarachnoid hemorrhage,SAH)是一种常见且致死率极高的疾病,85%左右病例为颅内动脉瘤破裂引起,其他15%病因中,中脑周围非动脉瘤性蛛网膜下腔出血(perimesencephalic nonaneurysmal subarachnoid hemorrhage,PNSAH)约占2/3,发病率约0.5/10万人/年。定义为出血中心紧邻中脑前方,伴或不伴血液向环池的基底部扩展,未完全充盈纵裂池前部,一般不向侧裂池外侧延伸,无明显脑室内积血。PNSAH常包含桥脑前池的出血,并可能是唯一的出血部位。磁共振检查出血还向尾侧的延髓前池蔓延。
病因
PNSAH的确切发病原因仍不清楚,主流假说认为与静脉回流异常有关,可能出血来源有Rosenthal基底静脉及其分支撕裂,桥脑前纵静脉、后交通静脉或脚间窝静脉出血,豆纹动脉或丘脑穿动脉渗血,脑干隐性动静脉畸形,脑干海绵状血管瘤等。
临床表现
PNSAH与其他原因所致蛛网膜下腔出血临床表现类似,常表现为突发头痛伴或不伴恶心、呕吐及畏光,少数患者可表现为腰腿部放射性疼痛等。PNSAH临床症状较动脉瘤性SAH症状轻,头痛程度大多可以忍受,表现为轻、中度胀痛,以颞部或后枕部多见,多无意识障碍,无局灶神经功能缺损症状,无痫性发作。
诊断
头颅CT检查对于出血的急性期较为敏感,可以作为PNSAH的首选检查方法,并进一步行CTA检查,CT显示PNSAH出血主要局限于中脑周围池,常累及桥前池及环池,有的为唯一的出血部位;四叠体池出血也是PNSAH的常见部位。PNSAH在临床上需要完善血管造影检查(DSA),DSA仍然是金标准,甚至需要2周后再复查,以增加动脉瘤的检出率。
治疗
遵循SAH的常规治疗,策略在一定程度上有所改变,只需对患者进行脱水降颅压、止血、对症及防止脑血管痉挛治疗,并密切观察病情变化。
预后
与动脉瘤破裂所致的SAH相比较,PNSAH的再出血、脑血管痉挛、脑积水等并发症极少,故又称中脑周围良性蛛网膜下腔出血,大多数PNSAH患者临床演变和预后良好。